Accueil > Accueil > Médecine générale > Troubles fonctionnels > Rhumatismes et sommeil > Rhumatismes et sommeil
Rhumatismes et sommeil
lundi 18 février 2008, par Citons-en quelques unes qui, malgré leurs noms quelquefois " barbares" commencent à être bien connues du grand public : Osgood Schlatter, spondylolisthésis, névralgie d’Arnold, syndrome du canal d’Alcock (de pudendale ?), syndrome myofascial, canal carpien, défilé des scalènes ("côte surnuméraire"), canal cervical étroit...
Les (très médiatiques) "Troubles Musculo-Squelettiques" (TMS) désignent des douleurs rhumatismales mises souvent en relation avec de mauvaises conditions de travail. Ils font depuis peu l’objet d’une reconnaissance (au moins partielle) de la médecine du travail. Même si ces douleurs apparaissent fréquemment dans un contexte de surmenage, il n’est pas inutile de replacer le sommeil au cœur de la réflexion que suscitent ces "pathologies professionnelles émergentes". Selon notre expérience, de nombreux troubles fonctionnels intéressant le système locomoteur sont de nature "neurodystonique".
On sait que la fatigue qui traduit un déséquilibre chrono-biologique se manifeste bien souvent par une anomalie du seuil de la douleur, accompagnée et/ou provoquée par une contracture musculaire anormale.
Nous employons le néologisme "hyposommeil" pour définir le sommeil inefficace résultant de la mise en jeu des systèmes de résistance et aggravé par un allongement du temps de sommeil (c’est-à-dire par la désynchronisation des horloges internes). Il est frappant d’observer que les "TMS" (Troubles Musculo- Squelettiques) présentent les quatre caractéristiques des troubles fonctionnels qui surviennent dans un contexte de fatigue : ils sont inquiétants, handicapants, capricieux et au final ... totalement bénins (ils disparaissent généralement sans laisser de séquelles).
La fatigue est le dénominateur commun de tous ces symptômes douloureux que nous considérons en rapport avec un sommeil inefficace. Les situations expérimentales qui reproduisent un déphasage chronobiologique entraînent l’apparition de douleurs similaires associées à une plainte de fatigue.
Toutefois, dans le contexte actuel de sur-prescription des médicaments neurotropes (anxiolytiques et anti-dépresseurs), il est difficile de distinguer l’œuf de la poule quant à l’origine des troubles du sommeil qui finissent pas apparaître au grand jour. L’apparition de douleurs de ce type, doit conduire à explorer la possibilité d’un surmenage professionnel de type "burnout".
Nb. Il a été démontré que la réduction des facteurs favorisant l’éveil, abaisse encore plus le seuil douloureux général de l’organisme.
Nb : L’inflammation en médecine est depuis 20 siècles, définie par les quatre points cardinaux du "quadrilatère de Celse" :
Une molécule benzodiazépinique, le tétrazépam (Myolastan°), est ainsi le traitement le plus prescrit dans la plupart des douleurs du rachis (torticolis, lumbago). On pourrait aller même jusqu’à dire que les autres médicaments ne font alors que de la figuration sur l’ordonnance (pour ne pas donner au patient l’impression que l’on ne le prendrait pas au sérieux).
Ainsi, nous pensons que les TSM sont des signes précoces de déséquilibre des horloges qui garantissent l’efficacité du sommeil.
Le traitement de ces formes d’insomnie par des somnifères présente le risque de faire basculer le malade vers une authentique dépression.
En illustration de ce qui précède on peut prendre le temps de lire le message suivant (en lien externe) sur un forum de Maladies rares et orphelines : "Atteint de le Syndrome d’Alcock depuis 7 ans, je suis dans le désarroi ....".
[1] On vient de mettre en évidence qu’une anesthésie générale de brève durée induit un jetlag prolongé.
Un grand nombre de douleurs que nous considérons comme étant en rapport avec le sommeil peuvent concerner le rachis (lombalgies, dorsalgies, sciatiques), ou encore l’ensemble du système locomoteur, sous la forme par exemple de tendinites invalidantes, difficiles à soigner et d’évolution capricieuse.
Ces maladies peuvent être causées par d’authentiques lésions (détaillées avec soin sur internet), et bénéficient alors d’un traitement médical ou chirurgical spécifique.
Mais le caractère polymorphe et diffus que revêtent les troubles fonctionnels en rapport avec la fatigue, entraîne un risque important de sur-diagnostics.
Les sujets atteints de fibromyalgie sont, selon nous, les victimes emblématiques de ces "errances diagnostiques".
Dans ces cas, les remèdes sont bien pires que le mal. Le malade risque de s’engager dans un cercle vicieux de complications iatrogèniques (liées a l’effet iatrogène -inducteur de maladie- d’un soin médical).
Lorsque ces symptômes révèlent un "syndrome d’hyposommeil", ils nécessitent, avant toute autre considération, une prise en charge de la fatigue sous-jacente.
Ce type de dérèglement du système nerveux automatique est souvent le révélateur d’un trouble de la régulation du sommeil.
Les douleurs rachidiennes en rapport avec les décalages horaires (jet-lag) en sont un exemple bien connu.

Lorsque la cause persiste, une nouvelle douleur risque fort de se manifester.
Le caractère volontiers "migrant" de ces douleurs est un argument en faveur d’un syndrome d’hyposommeil. En effet, sauf en cas de maladies inflammatoires diffuses (dont le diagnostic biologique est simple), une douleur lésionnelle ne se "déplace" pas. Les douleurs "fonctionnelles" parfois qualifiées de "psychogènes" et que l’on rencontre dans les situations de fatigue, elles par contre se "déplacent".
Malgré des épisodes d’impotence, parfois sévères et durables, ces douleurs finissent (sauf facteur aggravant, cf. plus bas), par s’amender naturellement et spontanément.
Qui n’a pas eu un torticolis ou une tendinite au cours de sa vie ?
Le temps est, ici plus qu’ailleurs, le meilleur des traitements... et le succès de la plupart des "remèdes" employés dans ce contexte relève plus de "la main qui le prescrit" que de l’efficacité (ou de la dilution...) du produit actif qu’ils contiennent.
![]()
Chaque année, les lombalgies entraînent une incapacité temporaire de travail chez 3 à 4 % de la population en âge de travailler.
Les coûts de la lombalgie sont aussi en augmentation régulière".
Sources :www.rhumato.info - Pr. Abdellah El Maghraoui, juillet 2008.
On a utilisé le terme de « fibromyalgie expérimentale ».
Il existe également de nombreuses situations qui conduisent à un tableau similaire : travail de nuit, voyage en avion, anesthésie générale (une étude récente du CNRS de Strasbourg semble conclure à un véritable effet "jetlag" des anesthésies [1]), repos forcé ou abus de somnifères...
La dépression et les états pré-dépressifs, s’accompagnent également de fatigue et d’une diminution de l’activité physique qui conduit souvent à des douleurs ou à des troubles fonctionnels multiples.
On parle beaucoup aujourd’hui (et avec justesse) de l’effet nocif pour la santé de l’excès de "stress au travail"...
Mais on prend rarement en considération les autres causes de désynchronisation interne comme le chômage, la retraite, la maladie, ou le surmenage de la mère de famille par exemple.
Dans ces situations, la fatigue peut tout autant se manifester par des douleurs et évoluer vers la décompensation en syndrome de fatigue chronique ou en dépression.
Pourtant, selon notre point de vue, il serait réducteur de mettre uniquement l’accent sur le contexte psychologique que représente le "stress".
Une meilleure prise en compte des connaissances en matière de chronobiologie nous semble fondamentale dans la prise en charge précoce de ces tableaux.
Cf. "Burnout et Karouchi"".
![]()
Il y a donc un cercle vicieux entre la fatigue, le repos, et la douleur.
S’ils sont mal pris en compte et/ou maladroitement gérés, les symptômes présentent des risques d’aggravation ; ils risquent de passer à des formes plus invalidantes comme la fibromyalgie.
Cf. "Fibromyalgie".

Une prise en charge contre-performante
La prise en charge "conventionnelle" de ces douleurs aboutit la plupart du temps à l’accumulation d’effets extrêmement contre-performants sur le plan chronobiologique :
cf. "Somnicaments".
Complications iatrogéniques :
L’abondance des moyens d’exploration modernes permet d’éviter les complications post-opératoires que l’on observait à la "grande époque" des traitements chirurgicaux des douleurs invalidantes.
On n’opère plus toutes les hernies discales de nos jours ; comme on le voyait il y a 20 ans. (Voir, en bas de page le point de vue du Pr Hamonet).
En dehors de traitement spécifique (orthopédique, kiné ...) les douleurs musculaires ou tendineuses font l’objet d’un traitement (trop) bien codifié (antalgique, anti inflammatoires, protecteur gastrique et ... sédatif benzodiazépinique ...) mais dans un certain nombre de cas ce traitement classique s’avère décevant.
On utilise des antalgiques (médicaments contre la douleur), mais leur efficacité est souvent modérée (de par le fait qu’il n’y a pas de véritable lésion).
On y associe un anti-inflammatoire malgré l’absence des signes objectifs caractéristiques de l’inflammation (ce qui explique leur inefficacité). Ces produits sont agressifs pour l’estomac et présentent des risques importants d’intolérance digestive. Il est donc habituel de les assortir d’un traitement préventif de l’ulcère (assez coûteux ...).
En pratique, ce sont souvent les benzodiazépines qui représentent "l’arme absolue" pour venir à bout des douleurs rhumatismales fonctionnelles.
l’ensemble de cette classe pharmacologique possède un effet myorelaxant très puissant. Cet effet (qui relâche le tonus musculaire) est remarquablement efficace (à lui tout seul) dans la plupart des rhumatismes fonctionnels (mais également en traumatologie parce que la douleur entraîne toujours une contracture réflexe).
Selon nous, ils exercent également un effet masquant sur les symptômes en rapport avec la fatigue mais contribuent ainsi à affaiblir les défenses de l’individu.
De plus, leur impact délétère sur la vigilance ou la mémoire est trop souvent passé sous silence.
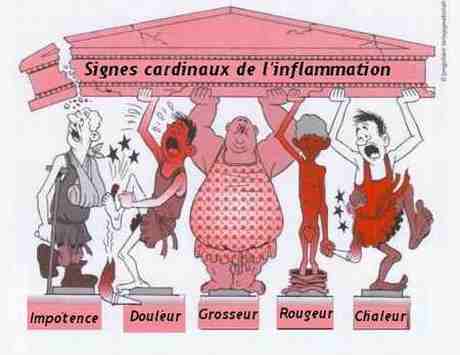
![]() Calor (devient chaud)
Calor (devient chaud)
![]() Dolor (devient douloureux)
Dolor (devient douloureux)
![]() Rubord (prend la couleur rouge)
Rubord (prend la couleur rouge)
![]() Tumor (grossi)
Tumor (grossi)
![]() .... auquel on a rajouté par la suite Functio lesae" (Perte de fonction).
.... auquel on a rajouté par la suite Functio lesae" (Perte de fonction).
Un rhumatisme est "inflammatoire" lorsqu’on objective une région trop chaude, trop rouge et anormalement enflée et douloureuse.
Les TMS ne sont caractérisés que par la douleur et l’impotence mais les autres points sont absents, ce qui explique l’inefficacité des médicaments "classiques".
Cependant, ces médicaments sont des armes à double tranchant...).
Les benzodiazépines sont très efficaces... (leur utilisation en cas d’impotence sévère est même, selon nous, tout à fait licite)
... MAIS...
La prise de sédatifs (benzodiazépiniques ou autres) à visée "myorelaxante" (pour relâcher les muscles) et/ou "anxiolytique" (pour calmer le malade - qui se sent, en effet, très "tendu et dépressif"- ) exerce un triple effet somno-toxique.

À terme, l’apparition de la fatigue et de l’insomnie marquent le stade de la décompensation "psycho-pathologique" et orientent le diagnostic sur une dépression nerveuse masquée qui donnera lieu à la prescription (parfois un peu intempestive...) d’un neurotrope antidépresseur.
Il y a donc un cercle vicieux entre la fatigue et la douleur qui, en l’absence d’une prise en charge spécifique peut conduire à l’insomnie.
Cf. "Prise en charge intégrée de la dépression".
Le site "Sommeil et médecine générale" a pour vocation de mettre en évidence cet échec de la médecine contemporaine qui ne prend pas assez en compte les notions de chronobiologie et de sommeil vis-à-vis des troubles fonctionnels "médicalement inexpliqués".
![]()
Voir les articles connexes sur le site :

"Bien que les produits utilisés soient aujourd’hui éliminés très rapidement, de nombreux patients se plaignent de troubles du sommeil et d’une grande fatigue pouvant persister jusqu’à cinq jours..."
Communiqué de presse du Cnrs, 8 juin 2006, Dr Laure Pain.
En pratique, cet effet (souvent majoré par l’utilisation d’une benzodiazépine), peut conduire à la décompensation d’une insomnie sous-jacente.
